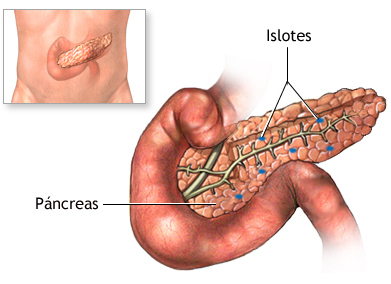
Si buscamos en un mapa geográfico los islotes de Langerhans, nos va a resultar imposible localizarlos, pues estos islotes se encuentran en el páncreas. En ellos hay una región que contiene células beta, las cuales se encargan de producir insulina. La falta o la insuficiente producción de insulina da lugar a la diabetes.
Hoy en día es muy fácil detectarla y tenemos muy claro cuáles son sus síntomas más característicos. Pero esta enfermedad se conoce desde hace 2000 años y no siempre se han sabido las causas y su tratamiento. Sin ir más lejos, hace mucho se atribuía esta enfermedad a personas pudientes y obesas que podían permitirse comer mucho dulce. El único método para diagnosticarla era probando la orina del paciente y comprobando que era dulce, siendo la única forma de tratarla con una dieta estricta y ejercicio. Por suerte, hubo un punto de inflexión en la historia en la que todo esto cambió.
Índice de contenido:
Pongámonos en situación: funcionamiento de la insulina
Primero voy a presentaros al habitante de los islotes de Langerhans, que no se llama Langerhiano sino insulina. La insulina es un polipéptido de 51 aminoácidos, es decir, una proteína. Y, concretando un poco mas, una hormona que se sintetiza tras la ingesta de alimentos.
Después de comer el páncreas produce insulina, cuya función es absorber la glucosa que hemos ingerido y que se encuentra libre en la sangre. Es decir, permite que nuestro organismo la aproveche y la transforme en energía. En la diabetes, y más concretamente en la diabetes tipo 1, el páncreas no produce insulina, por lo que no se obtiene energía, lo que lleva a una sensación de cansancio. Debido a ese cansancio el cuerpo interpreta que necesitamos seguir comiendo, aumentando la sensación de hambre. Como seguimos sin poder obtener energía a través de la glucosa, el cuerpo utiliza la grasa almacenada para obtenerla, lo que lleva a una pérdida de peso. A pesar de todo, el cuerpo detecta que tenemos glucosa en exceso en la sangre, por lo que necesita eliminarla y busca hacerlo a través de la orina. Al orinar en exceso se produce una deshidratación, por lo que aumenta la sensación de sed.
En la diabetes tipo 2, en cambio, el páncreas sí produce insulina, pero es insuficiente o mal utilizada. Ambos tipos de diabetes son peligrosos pues puede afectar a diferentes órganos, llegando incluso a producir la muerte.
Origen y evolución de su descubrimiento
Todo empezó en el siglo XVIII, cuando Thomas Cawley puso el enfoque del estudio de la diabetes en el páncreas. Al hacer una autopsia a una persona que la padecía, observó una atrofia en el mismo. Hasta entonces se pensaba que el origen de la enfermedad podía estar en el riñón, debido la poliuria (exceso de orina).
En 1889, Von Mering y Minkowsky (fisiólogos de la Universidad de Estrasburgo), extirparon un páncreas a un organismo vivo para estudiar cómo afectaba su ausencia. Comprobaron que se manifestaban los síntomas propios de la diabetes, como aumento de la micción, de la sed e hinchazón.
Volviendo a nuestros islotes de Langerhans, estos deben su nombre al médico alemán Paul Langerhans, el cuál los descubrió en 1868 durante la realización de su tesis. Lo consiguió inyectando colorante azul Prusia en el conducto pancreático de conejos. No llegó a saber para qué servían exactamente, solo que estaban ahí. En 1893 G.E Laguesse, histólogo francés, los bautizó como islotes de Langerhans, deduciendo que deberían secretar algún producto interno, pero sin llegar a averiguar exactamente cuál. No fue hasta años más tarde cuando consiguieron aislar dicho producto y lo bautizaron como insulina, haciendo honor a los islotes (en latín, ínsula significa isla).
Éxito en la extracción de insulina
Los cimientos estaban puestos, pero no fue hasta 1920 cuando Frederick Banting y John Macleod consiguieron aislar insulina del páncreas de perros. A esta primera sustancia aislada la denominaron isletin (desde el principio tuvieron claro que querían reflejar el origen en los islotes).
Esto ocurrió después de la Primera Guerra Mundial, cuando Banting se dedicaba a dar clases de farmacología en la Universidad de Toronto. Hasta entonces todos los intentos de extraer insulina del páncreas habían fracasado, por lo que Banting se propuso intentarlo, contando con la ayuda de Macleod, profesor de fisiología en la misma universidad.

Inyectaron el isletin aislado de páncreas de perros sanos en Marjorie, una perra a la que previamente le habían extirpado el páncreas y había desarrollado diabetes. Consiguieron reducir en dos horas su nivel de glucosa en sangre. Este primer extracto era bastante impuro y habría que mejorar el filtrado, pero el primer paso estaba dado. Tras sucesivas investigaciones en las que se dedicaron a mezclar extractos pancreáticos con agua y sales, congelar el resultado y posteriormente filtrarlo, consiguieron aislar un isletin mas puro que el inicial. Habían conseguido aislar la hormona pancreática. Tras el éxito conseguido decidieron llamar finalmente a la sustancia extraída insulina y se les otorgó el premio Nobel por dicho descubrimiento en 1923. Años después la OMS estableció el 14 de noviembre como el día mundial de la diabetes en honor al cumpleaños de Banting.
La polémica
El descubrimiento de la insulina supuso la culminación del trabajo realizado por diferentes científicos a lo largo de muchos años, pero no está exento de polémica.
La primera de ellas empieza dentro del propio laboratorio, pues a pesar de que Banting y Macleod recibieron el Nobel, no trabajaron solos, contaron con la ayuda del estudiante Charles Best y el bioquímico James Collip. Banting, que contaba por entonces con 32 años y sigue siendo el científico más joven en recibir el Nobel en el área de medicina, consideraba que Macleod no había aportado lo suficiente, por lo que decidió compartir la remuneración económica del premio con Best. Macleod por su parte hizo lo mismo con Collip.
Además, los autores habían ignorado los estudios y avances de otros científicos en los últimos años con respecto a la hormona antidiabética. El alemán Zuelger, ya en 1906, había inyectado por primera vez una inyección subcutánea de extracto pancreático vacuno a un paciente diabético.
Otro que también entró en la ecuación de reclamar el Nobel fue Paulescu, fisiólogo rumano y profesor de medicina. Ya en 1916 desarrolló con éxito un extracto pancreático acuoso que llamaría Pancreína. Al inyectarlo en un perro diabético consiguió normalizar su nivel de azúcar en sangre. Pero no pudo publicar sus resultados hasta cinco años más tarde, en marzo de 1921, ya que fue llamado a filas para luchar en la Primera Guerra Mundial. Paulescu escribió a Banting al enterarse de sus investigaciones. Le solicitó correspondencia mutua sobre los avances en la investigación que compartían. Banting nunca respondió.

Muchos científicos apoyaron públicamente a Paulescu. Todos declararon que éste comunicó en 1921 experimentos completos alcanzando resultados idénticos a los obtenidos por Banting ( dos años antes de que obtuvieran el Nobel).
Como vemos, no se puede afirmar rotundamente que Banting y Best fueran los descubridores exclusivos de la insulina, aunque para la historia haya quedado así.
Las buenas noticias a pesar de la tormenta
Independientemente de quién sea el verdadero merecedor del Nobel, en 1922, Leonard Thompson, con tan solo 14 años, se convirtió en la primera persona en recibir tratamiento con insulina. La primera dosis era bastante impura pero gracias al trabajo del bioquímico Collip, recibió una segunda dosis mejorada el 23 de Enero de 1922. Su estado de salud mejoró muchísimo.

Después de esto, Eli Lilly lanzó al mercado la primera insulina comercial con el nombre de Iletin. En Europa, la fábrica alemana de colorante Hoechst fue la primera en producirla un año después bajo la dirección de Minkowski ( recordemos que fue de los pioneros en centrar el estudio de la diabetes en el páncreas).
Pero la insulina de origen animal tenía varios problemas. Uno de ellos era el coste demasiado elevado, solo al alcance de unos pocos. Un paciente diabético necesitaba al año unos 50 páncreas de cerdo para cubrir sus necesidades.
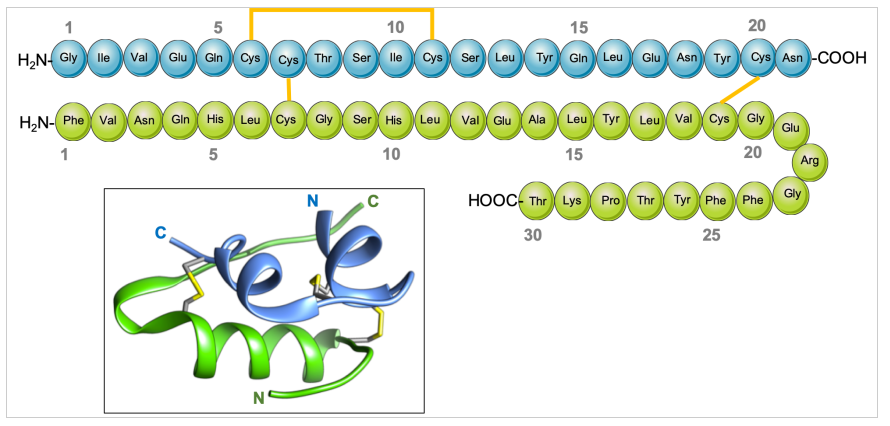
Otro problema de esta insulina era las pequeñas diferencias que tenía con la humana. La insulina humana tiene una estructura compleja de 51 aminoácidos distribuidos en dos cadenas, una de 21 aminoácidos y otra de 30. Ambas están unidas entre si por puentes disulfuro a través de aminoácidos de cisteína. La insulina humana se diferencia en un solo aminoácido de la de cerdo y en tres de la de bovino. Esta pequeña diferencia era suficiente para que algunos pacientes desarrollaran alergia y debieran abandonar el tratamiento.
La producción de insulina tal y como la conocemos
Para solucionar el problema de la insulina de origen animal se recurrió a la transpeptidización. Este proceso químico consiste en sustituir el aminoácido diferente en la insulina porcina (una alanina) por el aminoácido de la secuencia humana (una treonina). Así, en 1963, la insulina se convirtió en la primera proteína en ser sintetizada in vitro.
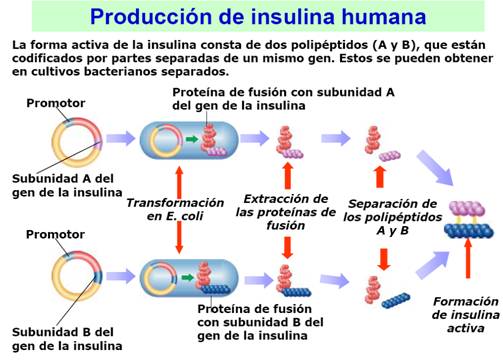
Pero quedaba un último problema, tenía un rendimiento bastante pobre, lo que impedía su producción masiva. Se observó que la insulina se produce a partir de una única cadena que se corta en varios sitios hasta quedar convertida en dos cadenas unidas por los enlaces disulfuro. Para resolverlo se recurrió a la ingeniería genética: se sintetizaron las dos cadenas por separado usando bacterias de Escherichia coli y se unieron por métodos químicos. Para ello se introdujo en unos grupos de bacterias el gen que codifica la cadena A de la insulina y en otros grupos el de la cadena B. Se hizo a través de un vector (pBR322). Así, las bacterias al reproducirse van formando las cadenas. Posteriormente estas cadenas obtenidas se purifican, se pliegan y se consiguen unir in vitro oxidando las cisteínas para formar los puentes disulfuro. Gracias a este proceso en 1978 se comercializó Humulin: la primera insulina humana obtenida por ingeniería genética.
En resumen…
Descubrir y producir la insulina fueron los primeros pasos para tratar una enfermedad que hasta entonces era letal. Con los años se han ido consiguiendo diferentes modos de acción más lentos o más rápidos, y su producción es ahora mucho más eficaz y económica que en los comienzos. El objetivo siempre ha sido mejorar su efecto terapéutico y la vida de los pacientes diabéticos hasta el día de hoy.
En definitiva, encontrar y ser capaces de producir la insulina perdida de los islotes de Langerhans ha sido uno de los mayores avances del siglo XX.
Artículos que pueden interesarte
- La melanina ¿Amiga o enemiga?
- La reacción de Maillard y los aromas de los alimentos cocinados
- Las mutaciones silenciosas: ¿Cómo se generan las proteínas y qué efecto pueden tener sobre ellas?
- Los ácidos grasos esenciales siempre en nuestro equipo
Referencias
- Alberto de Leivaa, Eulàlia Bruguésa y Alejandra de Leiva-Pérez. El descubrimiento de la insulina: continúan las controversias después de noventa años. Endocrinología y Nutrición. 2011; (Páginas 449-456).
- Carrillo ER, Carrillo CJR, Carrillo CLD. Nicolae Constantine Paulescu: el descubrimiento de la insulina y el Premio Nobel de 1923. Med Int Mex. 2008;24(2):157-164.
- Flórez J. Farmacología Humana. Quinta edición. (2008). ( Páginas 1051-1073).
- Harrison GA. Insulin in alcoholic solution by the mouth. Br Med J. 1923; 2: 1204-1205.
- Rennie J, Fraser T. The islets of Langerhans in relation to diabetes. Biochem J. 1907;2: 7-19.







