¿Habíais pensado alguna vez en que una limpieza excesiva pueda ser contraproducente para prevenir la alergia a los ácaros del polvo? ¿O que crecer con una mascota pueda ayudar a no tener alergia al pelo de perro o gato? ¿Has oído hablar de la hipótesis de la higiene? Y si os dijera que todo es «culpa de las bacterias», ¿sabríais decirme qué tiene que ver nuestra microbiota en todo esto?
En las últimas décadas, diversas investigaciones han demostrado que los niños que se crían en ambientes muy limpios son más propensos a desarrollar enfermedades alérgicas. Estas observaciones dieron lugar a la hipótesis de la higiene. En este artículo comentaremos el origen de esta observación y cómo ha ido variando en los últimos años, y finalmente acabaremos con una reflexión muy actual. ¡Vamos a ello!
Índice de contenido:
¿Más limpio es siempre mejor?
Las mejoras en las conductas de higiene en las ciudades han sido fundamentales para el control de enfermedades infecciosas como el cólera o la fiebre tifoidea. La existencia de agua potable y de sistemas de recolección de basura ayudaron a mitigar la expansión de estas infecciones. Gracias a ello, hoy en día, estas enfermedades son poco comunes en los países industrializados.
Sin embargo, estas mejoras higiénicas también redujeron la exposición a agentes microbianos no patógenos, los cuales son esenciales para el entrenamiento de los mecanismos de tolerancia de nuestro sistema inmunitario. Según la hipótesis de la higiene, cuando estos mecanismos de tolerancia fallan, la exposición en nuestra vida cotidiana a partículas como el polen, ácaros del polvo u otras sustancias, a priori inocuas, puede dar lugar a una activación excesiva del sistema inmunitario frente a ellas. Esto es lo que conocemos como alergias.

La hipótesis de la higiene por David Strachan
En 1976, el pediatra John Watson Gerrard observó una mayor prevalencia de alergias en comunidades blancas respecto a las comunidades Métis (grupo étnico de Canadá). El Dr. Gerrard hablaba de este fenómeno como «el precio a pagar por librarse de enfermedades infecciosas graves».
Más de una década después, en 1989, el epidemiólogo David Strachan formuló la “hipótesis de la higiene”. En ella, reportó que los niños que crecían en familias numerosas en el Reino Unido tenían menor riesgo de sufrir enfermedades como la fiebre del heno o eccema con respecto a los niños que crecían como hijos únicos o en familias pequeñas. Strachan atribuyó esta mayor incidencia de enfermedades alérgicas a una reducción de las infecciones a edades tempranas como consecuencia de un ambiente “demasiado limpio” en el hogar o debido a la falta de contacto con hermanos mayores que pudieran ser fuente contagio, dando lugar a la hipótesis de la higiene.
Sin embargo, la insinuación de que las infecciones durante la infancia protegen frente a enfermedades alérgicas dio lugar a especulaciones poco afortunadas. Por ejemplo, se podría pensar que las vacunas aumentarían el riesgo de la aparición de alergias, ya que protegían frente a infecciones. Desde entonces, diversos estudios epidemiológicos mostraron resultados controvertidos en relación a la hipótesis de la higiene. De ellos surgió la idea de que el aumento de la incidencia de enfermedades alérgicas no se debía a una menor presión infecciosa sino más bien a una “occidentalización” del estilo de vida tras la Segunda Guerra Mundial.
El estilo de vida occidental y el desarrollo de alergias
En países occidentales, la incidencia de alergias es hasta 20 veces más común en comparación con países con bajos ingresos. El estilo de vida occidental está caracterizado por una falta de actividad física y pasar mucho tiempo dentro de casa, así como una dieta pobre en fibra y rica en grasas saturadas y azúcares. Adicionalmente, el hecho de pasar más tiempo dentro de casas bien aisladas hace que estemos más expuestos a alérgenos como los ácaros del polvo o el humo del tabaco. Como resultado, existe una asociación entre un estilo de vida sedentario y la aparición de alergias. En este aspecto, estudios en modelos animales de asma han demostrado que el ejercicio regular disminuye la inflamación de tipo alérgico.
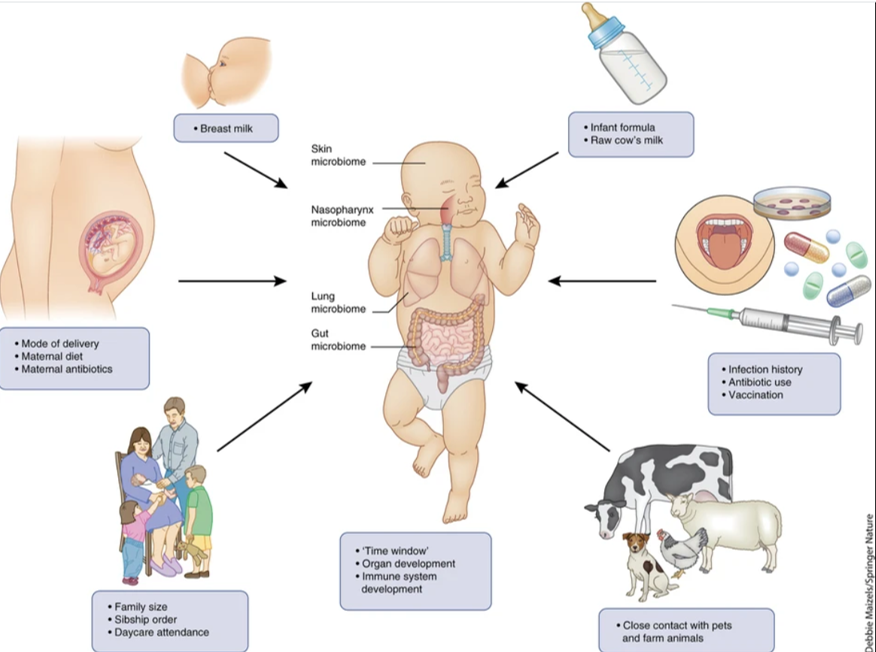
De forma similar, pequeños cambios en nuestro entorno, dieta, estilo de vida y peso influyen mucho en la composición y la diversidad de nuestro microbioma, tanto en el tracto digestivo como en la piel. ¿Cómo puede nuestro estilo de vida dar lugar a estas modificaciones? En la imagen a continuación se detallan algunos de los factores de riesgo más importantes:
Nuevas alternativas a la hipótesis de la higiene
La hipótesis de los «viejos amigos»
En base a la controversia que se generó alrededor de la hipótesis de la higiene, con el tiempo han surgido hipótesis alternativas. En 2003, Graham A. W. Rook, profesor de Microbiología Médica en el University College of London, propuso la hipótesis de los “viejos amigos” («Old friends» hypothesis [2]). Al contrario de la hipótesis de la higiene, esta hipótesis afirma que la importancia de la exposición a microbios no es a través de las infecciones, sino de microorganismos que ya estaban presentes en los primates y las sociedades de cazadores-recolectores, cuando el sistema inmunitario humano aún estaba evolucionando. Los microbios “viejos amigos” se refieren a especies que habitan en ambientes exteriores e interiores, en su mayoría comensales no patógenos, que pueden vivir en nuestra piel, tracto intestinal y respiratorio y que adquirimos al entrar en contacto con otros humanos.
Hipótesis de la diversidad y privación microbiana
Casi al mismo tiempo, surgieron la hipótesis de la diversidad microbiana (Microbial diveristy hypothesis [3]) y la hipótesis de la privación microbiana (Microbe deprivation hypothesis [4]). Ambas coinciden en la importancia de que nuestra microbiota sea variada durante los primeros años de vida para que nuestro sistema inmunitario se “entrene” de forma correcta en los mecanismos de tolerancia.
La primera de ellas, propuesta por el pediatra experto en Neumología e Inmunología Paolo Matricardi, sugiere que en condiciones normales existe un intercambio rápido de bacterias a nivel de la mucosa intestinal y respiratoria. A diferencia de la hipótesis de la higiene en este caso es la falta de este rápido intercambio de bacterias y una disminución en la diversidad microbiana lo que estaría relacionado con la aparición de alergias. La segunda, propuesta por el director del Centro de Investigación en Alergia del Instituto Karolinska, Bengt Björkstén, resalta la importancia de una exposición a microorganismos diversa como mecanismo estimulante para el desarrollo y regulación del sistema inmunitario en niños. Además, señala que no sólo tiene consecuencias importantes para enfermedades alérgicas, sino también para otras enfermedades mediadas por el sistema inmunitario.
Hipótesis de la biodiversidad
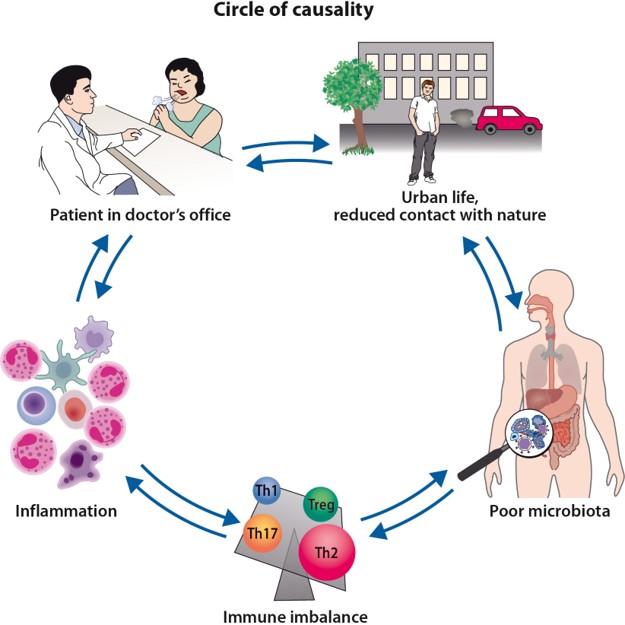
Recientemente, Tari Haahtela, profesor de Alergología Clínica en el Hospital Universitario de Helsinki, ha revisado este tema, concluyendo en una nueva hipótesis: la hipótesis de la biodiversidad (Biodiversity hypothesis [5]). Frente a la hipótesis de la higiene ésta dicta que el contacto con ambientes naturales enriquece nuestro microbioma, promoviendo un equilibrio en el sistema inmunitario que protege frente a la aparición de alergias y enfermedades inflamatorias.
Conclusiones
La hipótesis de la higiene inicial ha resultado ser demasiado simplista, a pesar de apuntar correctamente a la importancia de la exposición a microorganismos durante la edad temprana para prevenir el desarrollo de alergias. La clave no eran las infecciones que señalaba David Strachan, sino los microorganismos no patógenos a los que estamos expuestos diariamente y que ayudan a que nuestro sistema inmunitario se desarrolle bien. Este es un claro ejemplo de cómo las hipótesis científicas van evolucionando con el tiempo.
Otro punto a señalar es la importancia de distinguir entre correlación y causalidad en ciencia. Los primeros estudios sí observaron una correlación entre la incidencia de enfermedades alérgicas y las comunidades de mayor estatus, con mejores condiciones higiénicas y menor tasa de infecciones. Sin embargo, estudios de causalidad posteriores demostraron que padecer infecciones severas durante los primeros años de vida no prevenía el desarrollo de alergias.
En definitiva, la clave está en el equilibrio. Los sistemas de saneamiento e higienización han supuesto una gran ventaja para evitar la propagación de infecciones severas en nuestra sociedad. No obstante, el estilo de vida occidental, más urbano y alejado de la naturaleza, junto con el uso extendido de productos de limpieza y desinfección, pueden disminuir demasiado la diversidad de nuestra microbiota, la cual es esencial para nuestro bienestar.
Para reflexionar
Antes de terminar, quería plantearos una reflexión en base a la situación actual que estamos viviendo. Con la pandemia causada por el SARS-Cov2, nuestros hábitos de higiene se han acentuado aún más con el objetivo de evitar contagiarnos. El uso de geles hidroalcohólicos y mascarillas, el continuo lavado de manos y el distanciamiento social ahora forman parte de nuestro día a día. Probablemente, los niños nacidos durante esta pandemia y en los próximos años pasarán sus primeros años de vida en un ambiente mucho más “desinfectado”, más tiempo dentro de casa y en contacto con menos variedad de personas. Todo dependerá del tiempo que se alargue esta situación, pero, ¿creéis que afectarán estas nuevas costumbres higiénicas al desarrollo de enfermedades alérgicas en los próximos años? ¡Tendremos que esperar para verlo!
Artículos que pueden interesarte
- Páncreas a la carta: el futuro de la medicina regenerativa en el tratamiento de la diabetes
- Bajo la piel de la Psoriasis
- La memoria del sistema inmune. El baúl de los recuerdos.
- La tolerancia inmunológica y tolerancia materno-fetal: ¿Por qué la madre no rechaza al feto?
Bibiografía
- Lambrecht BN, Hammad H. The immunology of the allergy epidemic and the hygiene hypothesis. Nat Immunol. 2017 Sep 19;18(10):1076-1083. doi: 10.1038/ni.3829. PMID: 28926539.
- Bloomfield, S. F., Rook, G. A., Scott, E. A., Shanahan, F., Stanwell-Smith, R., & Turner, P. (2016). Time to abandon the hygiene hypothesis: new perspectives on allergic disease, the human microbiome, infectious disease prevention and the role of targeted hygiene. Perspectives in public health, 136(4), 213–224. https://doi.org/10.1177/1757913916650225
- Matricardi PM. 99th Dahlem conference on infection, inflammation and chronic inflammatory disorders: controversial aspects of the ‘hygiene hypothesis’. Clin Exp Immunol. 2010 Apr;160(1):98-105. doi: 10.1111/j.1365-2249.2010.04130.x. PMID: 20415858; PMCID: PMC2841842.
- Björkstén B. Diverse microbial exposure – consequences for vaccine development. Vaccine. 2012 Jun 19;30(29):4336-40. doi: 10.1016/j.vaccine.2011.10.074. Epub 2011 Nov 8. PMID: 22079075.
- Haahtela T. A biodiversity hypothesis. Allergy. 2019 Aug;74(8):1445-1456. doi: 10.1111/all.13763. Epub 2019 Apr 4. PMID: 30835837.