La resistencia bacteriana ha sido definida por la OMS como una pandemia mundial y uno de los principales desafíos sanitarios del siglo XXI. Según el Plan Nacional de Resistencia a Antibióticos, la resistencia bacteriana supone un total de 3.000 muertes en España y un coste de 1.500 millones de euros anuales en Europa.
Los antibióticos, tratamientos tecnológicos con antimicrobianos (desinfectantes, conservantes y aditivos de piensos y alimentos y pesticidas…) y los organismos modificados genéticamente con genes marcadores que codifican la resistencia bacteriana, constituyen los principales motivos de preocupación en la industria alimentaria. Los conocimientos actuales sobre la generación, la difusión y los mecanismos de la resistencia bacteriana, han permitido analizar las posibles vías de aparición a lo largo de la cadena alimentaria y la función de los alimentos como vehículo de las bacterias resistentes a los antibióticos.
Índice de contenido:
¿Cómo se produce la transferencia de los genes de resistencia bacteriana?
En la industria alimentaria se aplica una gran variedad de antimicrobianos para mejorar la eficiencia del sistema y garantizar la calidad y seguridad de los alimentos. Los antibióticos se han utilizado en los animales destinados a la alimentación para tratar o prevenir enfermedades infecciosas y para el aumento de peso, entre otros. En Europa, se estima que el 50% de todos los antibióticos consumidos se utilizan en los animales destinados a la producción de alimentos. Los medicamentos excretados (casi siempre inalterados) pueden persistir en el medio ambiente, lo que crea una oportunidad para la selección de resistencia bacteriana en las poblaciones expuestas.
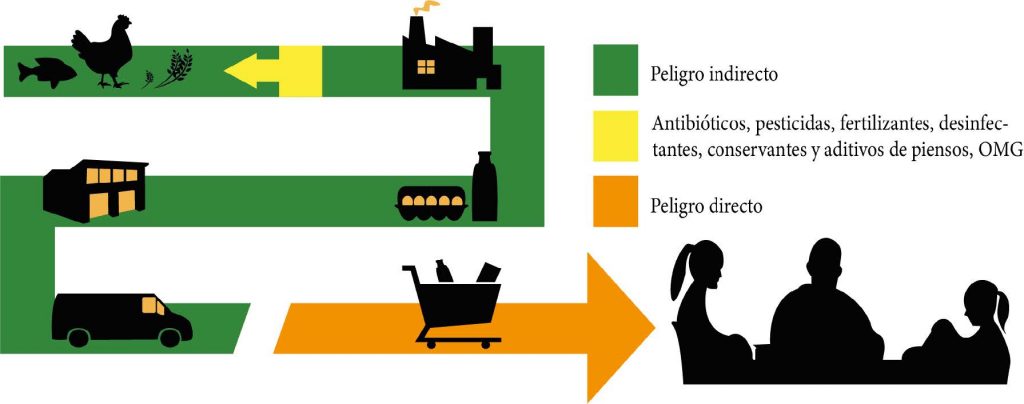
En la industria alimentaria, la transferencia de genes de resistencia bacteriana se aborda como un peligro directo o indirecto (figura 1). El peligro directo implica la presencia en los alimentos de bacterias resistentes, que pueden transmitirse a las personas por ingestión o contacto, mientras que el peligro indirecto puede producirse en cualquier punto de la cadena alimentaria por la transferencia horizontal de elementos genéticos móviles: fragmentos de ADN conocidos como plásmidos, transposones o integrones portadores de genes que confieren resistencia bacteriana de bacterias no patógenas a bacterias patógenas.
La cadena alimentaria también juega un papel importante en la transmisión de Staphylococcus aureus resistente a la meticilina (MRSA), una bacteria especialmente temida en los hospitales por causar infecciones nosocomiales de difícil tratamiento. Diversos estudios han documentado que ciertas cepas de esta bacteria con nuevas resistencias a antibióticos utilizados en la producción animal proliferan en los animales de granja y los alimentos derivados de ellos.
Las estrategias para resistir los efectos de los antimicrobianos incluyen la formación de biopelículas, los cambios en la permeabilidad de la membrana, la inactivación enzimática y la adquisición de vías metabólicas alternativas. Algunos biocidas y demás antimicrobianos utilizados en la industria alimentaria, generan resistencias de maneras diferentes, por ejemplo:
- Resistencia cruzada entre los aditivos (ej: nitrato de sodio en las carnes) y las tetraciclinas, causada por una mayor expresión de las bombas de eflujo. Esto se ha observado en algunas cepas de Salmonella.
- Corresistencia, que sería por el caso de la tolerancia a los residuos de compuestos de amonio cuaternario presentes en alimentos (como el cloruro de benzalconio) y la resistencia a los antibióticos betalactámicos en las bacterias Gram-positivas.
Hace ya más de 10 años se hizo un estudio con cepas de Listeria monocytogenes y Salmonella entérica sometidas a concentraciones subinhibitorias crecientes de tres descontaminantes para aves de corral: fosfato trisódico, clorito de sodio acidificado y ácido cítrico. Sus concentraciones mínimas inhibitorias (CMI) se calcularon antes y después de la exposición. Los resultados fueron los siguientes:
- El aumento progresivo de las concentraciones de los descontaminantes dio lugar a una reducción de la susceptibilidad de las cepas, con aumentos en las CMI de los compuestos químicos.
- La resistencia a diversos antibióticos aumentó en las cepas de L. monocytogenes y S. enterica tras la exposición a estas sustancias químicas (especialmente al clorito de sodio acidificado).
Por otro lado, tras el primer cultivo de plantas genéticamente modificadas surgieron dudas sobre el riesgo de transferencia horizontal de genes marcadores de resistencia a los antibióticos a las bacterias del suelo, con posibles consecuencias para la estructura de la comunidad bacteriana y la propagación de la resistencia.
La transferencia de estos genes transmitidos por los transgénicos a las bacterias del suelo podría ser posible según varios datos científicos. Sin embargo, algunos autores afirman que, aunque los fragmentos de ADN fueran lo suficientemente grandes como para contener un gen de resistencia y pudieran sobrevivir en el medio ambiente, las barreras a la transferencia y la transmisión son tan sustanciales que cualquier contribución a la resistencia a los antibióticos hecha por las plantas transgénicas es mínima en comparación con la contribución hecha por la prescripción de antibióticos en la práctica clínica.
Conclusión
Una de cada cinco infecciones resistentes a los antibióticos es causada por microorganimos presentes en alimentos y animales. Las bacterias han desarrollado diferentes estrategias para resistir los efectos de los antimicrobianos (antibióticos, desinfectantes, pesticidas, conservantes y aditivos…) y transferir los genes de resistencia de forma directa o indirecta a lo largo de la cadena alimentaria. Se estima que cerca de 33.000 personas fallecen anualmente en Europa, y que este número superará los siete millones a nivel mundial en el año 2050, por tanto, se trata de un panorama preocupante que requiere de análisis y búsqueda de soluciones.
La industria alimentaria debe usar correctamente los antimicrobianos para reducir al máximo las resistencias, proporcionar alimentos seguros y de alta calidad, e investigar nuevas estrategias para abordar este problema.
Artículo editado por Ricardo Hernández
Bibliografía
- Clatworthy, A., Pierson, E. & Hung, D (2007). Targeting virulence: a new paradigm for antimicrobial therapy, Nat Chem Biol 3, 541–548.
- Alonso-Hernando, A., Capita, R., Prieto, M., and Alonso-Calleja, C. (2009). Adaptation and cross-adaptation of Listeria monocytogenes and Salmonella enterica to poultry decontaminants. J. Microbiol. 47(2): 142–146.
- Capita, R & Alonso-Calleja, C (2013). Antibiotic-Resistant Bacteria: A Challenge for the Food Industry, Critical Reviews in Food Science and Nutrition, 53:1, 11-48.
- Oniciuc, E.-A., Nicolau, A. I., Hernández, M., & Rodríguez-Lázaro, D. (2017). Presence of methicillin-resistant Staphylococcus aureus in the food chain. Trends in Food Science & Technology, 61, 49–59.
- Ministerio de Sanidad, Consumo y Bienestar Social (2019). Plan Nacional frente a la Resistencia a los Antibióticos 2019- 2021.







