Un correo que determinará si cobramos un sobresueldo los próximos meses o por contra nos quedamos en la calle, un exámen del que dependerá que nos acepten en nuestra carrera soñada o un mensaje de texto que sabemos que no va a traer algo bueno. Todas esas situaciones estresantes pueden ocasionar que una persona con síndrome de intestino irritable tenga un gran malestar abdominal. Vamos a ver el porqué.
Índice de contenido:
El síndrome de intestino irritable
El síndrome de intestino irritable (SII) o colon irritable es un desorden de la función gastrointestinal crónico que ocasiona un impacto significativo en la calidad de vida de quien lo padece. Se caracteriza por presentar una serie de síntomas, como son:
- Dolor de estómago o calambres, sensaciones que suelen empeorar después de comer y mejorar después de la evacuación.
- Hinchazón o distensión abdominal: exceso de gases.
- Dolor abdominal, acompañado de cambios en la frecuencia y el tipo de deposiciones (suelen darse episodios de diarrea con necesidad de evacuar repetidamente).
- Estreñimiento: Sensación de esfuerzo al defecar y de no poder vaciar completamente los intestinos.
Todos estos síntomas del síndrome de intestino irritable, suelen desencadenarse a raíz de factores como son: la alimentación, es decir, por el consumo de ciertos alimentos y bebidas, las hormonas, ya que se ha visto que en las mujeres el síndrome es más habitual y sus síntomas suelen emperorar durante los períodos menstruales o cerca de ellos, y el más importante de todos ellos, el estrés.
Etiología
Se dice que actualmente estamos en un periodo que seguramente va a ser recordado como la era de las tecnologías o de las redes sociales, pero seguramente va a haber otra cosa por la que segurísimo va a ser recordada, y es ni más ni menos que por ser la era del estrés.

El hecho de estar sometidos a un estrés psicológico crónico ha dado pie a que cada vez surjan más enfermedades o trastornos y su incidencia sea cada vez mayor. Un ejemplo de esto es precisamente el síndrome de intestino irritable, enfermedad a la que muchos ya han apodado como «la enfermedad del siglo XXI» y que afecta actualmente a alrededor de un 11% de la población mundial.
Si bien es cierto que la fisiopatología de esta enfermedad aún sigue inadecuadamente comprendida, las perturbaciones en el eje bidirecciónal intestino-cerebro son cada vez más reconocidas como las culpables.
El eje intestino-cerebro
El eje intestino-cerebro o eje intestino-cerebro-microbiota es un sistema de comunicación bidireccional en el cual intervienen diferentes rutas como por ejemplo el nervio vago, que permite que los microbios del intestino (microbiota intestinal) se comuniquen con el cerebro y viceversa.
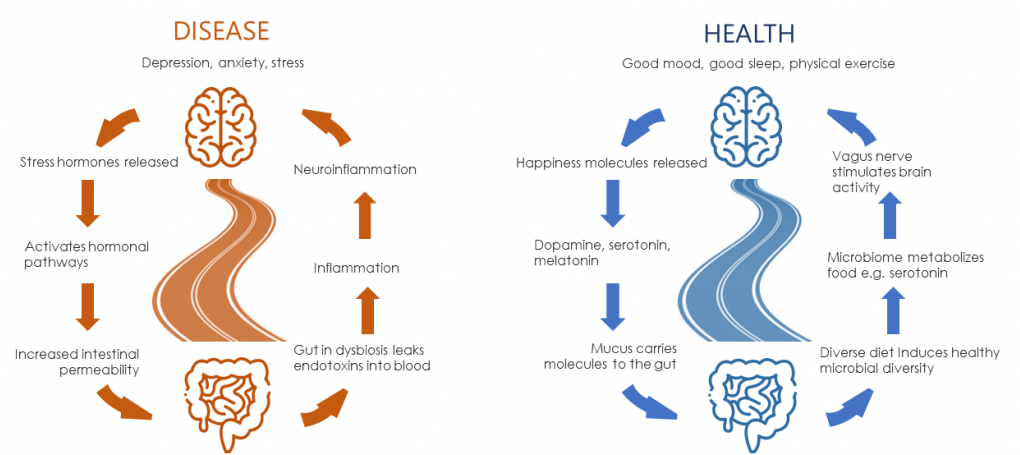
Fuente: LifeTimeOmics.com- Omics Gut-Brain Axis.
Debido a que el estrés puede dar lugar a una sobreactividad o una infraactividad a lo largo del eje hipoálamo-pituitaria-adrenal (HPA), el sistema nervioso autónomo, el metabolismo y el sistema immune, todos ellos, vías de comunicación con el intestino en lo que sería el eje intestino-cerebro, acaban provocando afectaciones en las funciones del tracto gastrointestinal que pueden derivar en síndrome de intestino irritable.
Otros factores implicados
El estrés pues, es reconocido cada vez más como uno de los principales desencadenantes de esta enfermedad. De hecho, también se ha visto que las personas que han padecido estrés desde una edad muy temprana, tienen mayor tendencia a tener síntomas del síndrome de intestino irritable en la edad adulta.
No obstante, también se conocen otros factores que pueden tener una gran influencia, como son los problemas gastrointestinales o la genética.
PROBLEMAS GASTROINTESTINALES
- ALTERACIÓN DE LA MICROBIOTA INTESTINAL: Un posible problema gastrointestinal es la alteración de la microbiota intestinal o disbiosis. Cuando hay una disbiosis por alguna causa, como una infección o la toma de antibióticos, hay una alteración del sistema immune, de la barrera intestinal y una modulación errónea del eje intestino-cerebro.
- INFLAMACIÓN DE LA MUCOSA DE FORMA RECURRENTE: Sería el caso de personas con un historial de gastroenteritis frecuentes. Esto provoca, como ya se comentó anteriormente, una disbiosis, así como una activación excesiva del sistema immune, mayor inflamación, mayor permeabilidad a patógenos y señales erróneas del sistema nervioso central.
- CAMBIOS EN LA MOTILIDAD INTESTINAL: Son síntomas y a la vez desencadenantes y agravantes de la enfermedad. Este se ha relacionado mucho con los niveles de serotonina, responsable de la motilidad intestinal.
GENÉTICA
Se han descubierto algunas mutaciones asociadas con SII. Este es el caso de una mutación asociada con un canal de sodio, así como también mutaciones en genes codificantes para la señalización de la serotonina, de la función epitelial de barrera o de la síntesis de ácidos biliares. No obstante, este es un factor que aún sigue en estudio.
Diagnóstico
Debido a que los síntomas del síndrome de intestino irritable son muy inespecíficos y podrían deberse a otras dolencias, el médico tiene que considerarlas todas en un conjunto y evaluar si podría tratarse de esto o no. Algunos de los criterios usados para la detección son el criterio de Roma o el criterio de Manning, que no son más que una guia o lista de síntomas o patrones.

Una aproximación diagnóstica del síndrome incluiría los siguientes síntomas:
- Los síntomas clínicos persisten más de 2 años
- Combinación de dolor abdominal, flatulencia y alteraciones de la frecuencia o forma de las deposiciones
- El dolor abdominal predomina en la parte izquierda del abdomen y se alivia con la defecación o liberación de gases
- Alternanza de estreñimiento-diarrea a lo largo del tiempo
- Distensión abdominal vespertina
Una vez evaluados los síntomas hay que excluir otras posibles patologías. Por ese motivo el doctor puede solicitar la realización de pruebas como análisis de sangre donde examinará la Velocidad de Sedimentación Globular y las enzimas digestivas, un análisis de heces, pruebas de la función tiroidea, tests de aliento de sobrecrecimiento bacteriano o intolerancia (fructosa/lactosa/sorbitol) o un examen morfológico del colon como una sigmoidoscopia o colonoscopia.
Tratamiento
El síndrome de intestino irritable no tiene cura hasta la fecha. No obstante, existen una serie de pautas que pueden seguir quienes lo padecen para intentar controlar los síntomas. El tratamiento de los síntomas suele estar dividido en lo que sería:
- Dieta
- Medicinas
- Toma de probióticos
- Terapias de salud mental
De toda esta lista, lo que suele dar mejores resultados es la dieta. Por ello, vamos a centrarnos en ésta.

La dieta baja en FODMAPs
La dieta baja en FODMAPs fue desarrollada en Australia por los doctores Peter Gibson y Susan Shepard y se utiliza actualmente y de forma muy habitual para tratar los síntomas del colon irritable.
El término «FODMAP» hace referencia a las siglas en inglés «Fermentable Oligosaccharides Dissacharides Monosaccharides and Polyols«. Los FODMAP no son más que carbohidratos de cadena corta que al no poder ser prácticamente absorbidos en el intestino delgado tienen que ser fermentados por la microbiota, lo cual provoca en un paciente con SII, una gran producción de gases (hidrógeno y metano).
LISTADO DE ALIMENTOS
Los alimentos con altas cantidades de FODMAP y que, por lo tanto, una persona con SII debería evitar, son los siguientes:
- Oligosacáridos: Dentro de los oligosacáridos estan los fructanos y galacto-oligosacáridos (GOS). Los fructanos los encontramos en alcachofas, espárragos, coles de Bruselas, brócoli, remolacha, ajo y cebolla así como también en granos como el trigo o el centeno (motivo por el cual a veces el médico puede recomendar también dietas sin gluten). Por otra parte los GOS los encotramos en garbanzos, lentejas, frijoles, productos de soja y nuevamente, en el brócoli.
- Disacáridos: Un ejemplo es la lactosa. Evidentemente la encontraremos pues en productos con lactosa como leche de vaca o cremas.
- Monosacáridos: Fructosa. Los pacientes con SII pueden tener intolerancia a la fructosa o no, pero sí que se ha visto que un exceso de esta en la mayoría suele sentar mal. Los alimentos con fructosa que deberían evitar o moderar los pacientes incluyen las manzanas, peras, melocotones, cerezas, mangos o sandías, así como sustancias edulcorantes como la miel o el sirope de ágave.
- Polioles: Principalmente sorbitol y manitol. El sorbitol lo encontramos en frutas con hueso como los melocotones, albaricoques, nectarinas etc. así como también en manzanas, como aditivo en chicles, chuches, medicinas o productos de higiene bucodental, y finalmente como conservante en muchas bebidas o alimentos preparados.

RESULTADOS DE LA DIETA
Debido a que es una dieta muy restrictiva, no siempre los pacientes que sufren el síndrome logran cumplirla totalmente. No obstante, evitando muchas veces algunos de los elementos como es la rafinosa de las legumbres o el sorbitol, y limitando el consumo de otros, ya se nota una mejoría considerable. Además, con el tiempo, el paciente acaba reconociendo cuáles son los alimentos que realmente no le sientan bien.
No obstante, para facilitar un poco más el día a día, tanto de las personas que padecen el síndrome como de su entorno, se ha creado una tabla que recoge los alimentos «permitidos» y los alimentos «prohibidos» para las personas con SII e intolerancia al sorbitol (dolencias que suelen ir muchas veces de la mano).
Artículos que pueden interesarte
- Ayuno intermitente: realidad o ficción
- Bebidas energéticas. ¿Efectos adversos desconocidos?
- Nutricosmética: belleza desde el interior
- ¿Cómo se descubre la causa genética de una patología?
Bibliografía
- Basnayake C. Treatment of irritable bowel syndrome. Aust Prescr. 2018;41(5):145-149. doi:10.18773/AUSTPRESCR.2018.044.
- Bixquert Jiménez M. Criterios actuales en el diagnóstico del síndrome de intestino irritable: ¿una herramienta útil? Med Integr. 2001;37(6):257-269. https://www.elsevier.es/es-revista-medicina-integral-63-articulo-criterios-actuales-el-diagnostico-del-10022786.
- Chong PP, Chin VK, Looi CY, Wong WF, Madhavan P, Yong VC. The microbiome and irritable bowel syndrome – A review on the pathophysiology, current research and future therapy. Front Microbiol. 2019;10(JUN). doi:10.3389/fmicb.2019.01136
- Ford AC, Sperber AD, Corsetti M, Camilleri M. Series Functional Gastrointestinal Disorders 2 Irritable bowel syndrome. Lancet. 2020;6736(table 1):1-14. doi:10.1016/S0140-6736(20)31548-8
- Molina-infante J, Serra J. Gastroenterología y Hepatología. 2016;39(2).
- Olden KW. Diagnosis of irritable bowel syndrome. Gastroenterology. 2002;122(6):1701-1714. doi:10.1053/gast.2002.33741
- Qin HY, Cheng CW, Tang XD, Bian ZX. Impact of psychological stress on irritable bowel syndrome. World J Gastroenterol. 2014;20(39):14126-14131. doi:10.3748/wjg.v20.i39.14126
- Werlang ME, Palmer WC, Lacy BE. Irritable bowel syndrome and dietary interventions. Gastroenterol Hepatol. 2019;15(1):16-26.







