Las enfermedades cardiovasculares (ECV) se definen como todos aquellos desórdenes que producen alteraciones en la estructura y funcionamiento del corazón y de los vasos sanguíneos. Según la OMS son una de las principales causas de mortalidad en todo el mundo.
En España casi la mitad de las muertes producidas cada año son por ECV, ya sea por infarto de miocardio o por accidente cerebrovascular. La principal causa de ambas patologías es la aterosclerosis, un proceso lento y crónico que se produce en la pared de nuestras arterias debido a los depósitos de material lipídico y fibroso. Con este artículo entenderás cómo se forma y cuáles son sus consecuencias, pero, empecemos por el principio: ¿qué es una arteria?
Índice de contenido:
Tipos de vasos sanguíneos
El sistema cardiovascular está constituido por el corazón, una bomba musculosa que impulsa la sangre por un circuito de vasos sanguíneos que se clasifican en tres tipos: arterias, venas y capilares. Las arterias son los vasos sanguíneos que recogen la sangre cargada de oxígeno que sale del corazón y se van ramificando en vasos cada vez más pequeños hasta convertirse en los capilares. Los capilares son los vasos sanguíneos más pequeños y es en ellos en donde se realiza el intercambio de oxígeno por el dióxido de carbono que producen nuestras células durante el metabolismo.
La sangre en la que el oxígeno se ha reemplazado por el dióxido de carbono se va recogiendo en las venas, vasos de pequeño tamaño que se van uniendo entre sí para formar venas de mayor tamaño y retornar nuevamente al corazón. Desde aquí la sangre es enviada a los pulmones para cargarse nuevamente de oxígeno e iniciar de nuevo el ciclo.
Una vez hemos aclarado los diferentes tipos de vasos sanguíneos que podemos encontrar en nuestro cuerpo vamos ahora a profundizar en la estructura de las arterias, ya que como hemos comentado anteriormente, es en donde se produce la aterosclerosis.
Estructura de la pared arterial
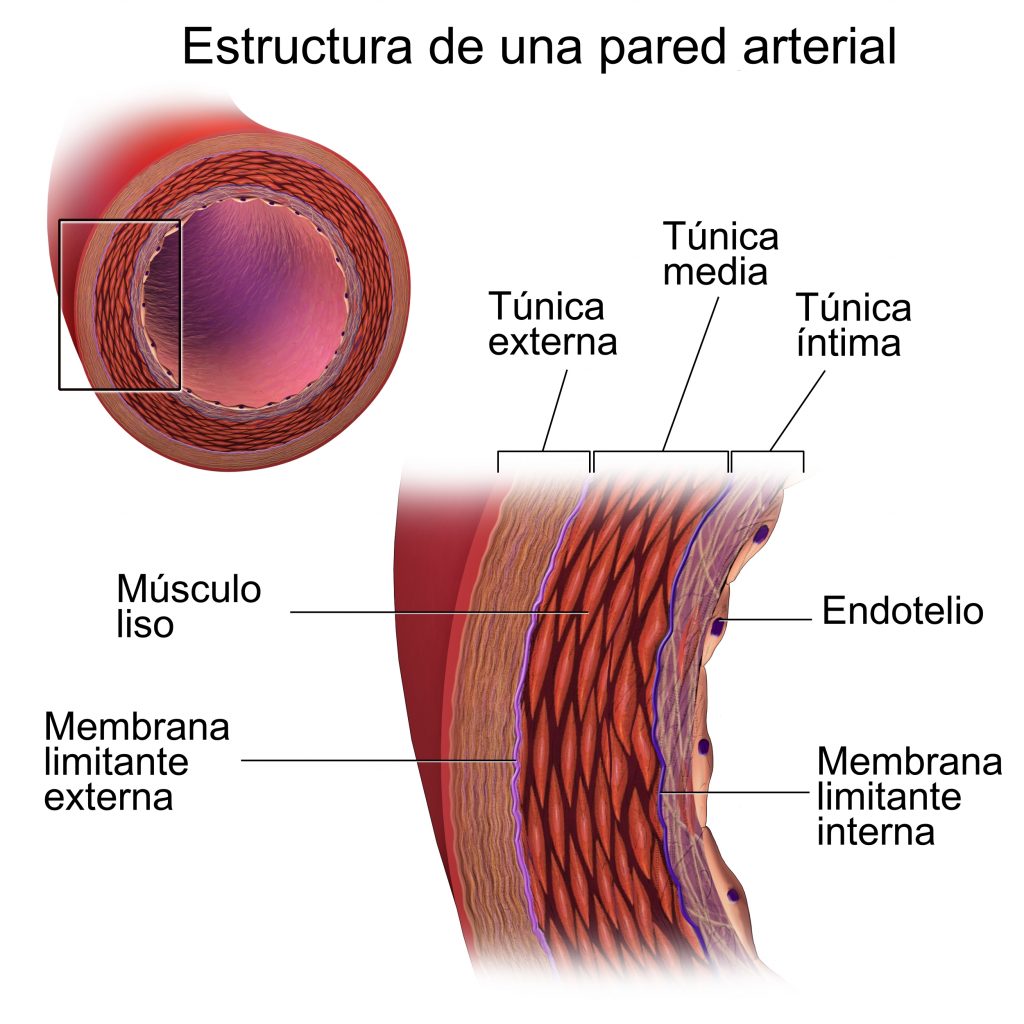
La pared arterial está constituida por tres capas o túnicas: la túnica íntima, la túnica media y la túnica adventicia.
- Túnica íntima: forma el revestimiento interno de la pared de las arterias y se encuentra en contacto directo con la sangre circulante. Aunque presenta varias subcapas, contribuye mínimamente al grosor de la pared. La subcapa en contacto con la sangre se denomina endotelio y está formada por una capa de células planas que revisten completamente la pared de los vasos actuando como barrera frente a todos aquellos elementos nocivos que circulan por la sangre y que podrían producir daños en el organismo si pasaran a órganos u otros tejidos.
- Túnica media: presenta un grosor variable dependiendo del tipo de arteria y está constituida por células de músculo liso (CML). Esta capa se contrae o se relaja en base a las señales que le llegan por parte del sistema nervioso, entre otros factores. La contracción de estas células disminuye la luz del tubo, que es el lugar por donde circula la sangre, produciéndose lo que se conoce como vasoconstricción. El fenómeno contrario conocido como vasodilatación se debe a la relajación de estas células musculares, y se produce por ejemplo en respuesta a situaciones de elevada presión sanguínea.
- Túnica adventicia: capa más externa de las arterias constituida por fibras de colágeno y fibras elásticas y que presenta los terminales nerviosos que actúan sobre la túnica media.
Aterosclerosis
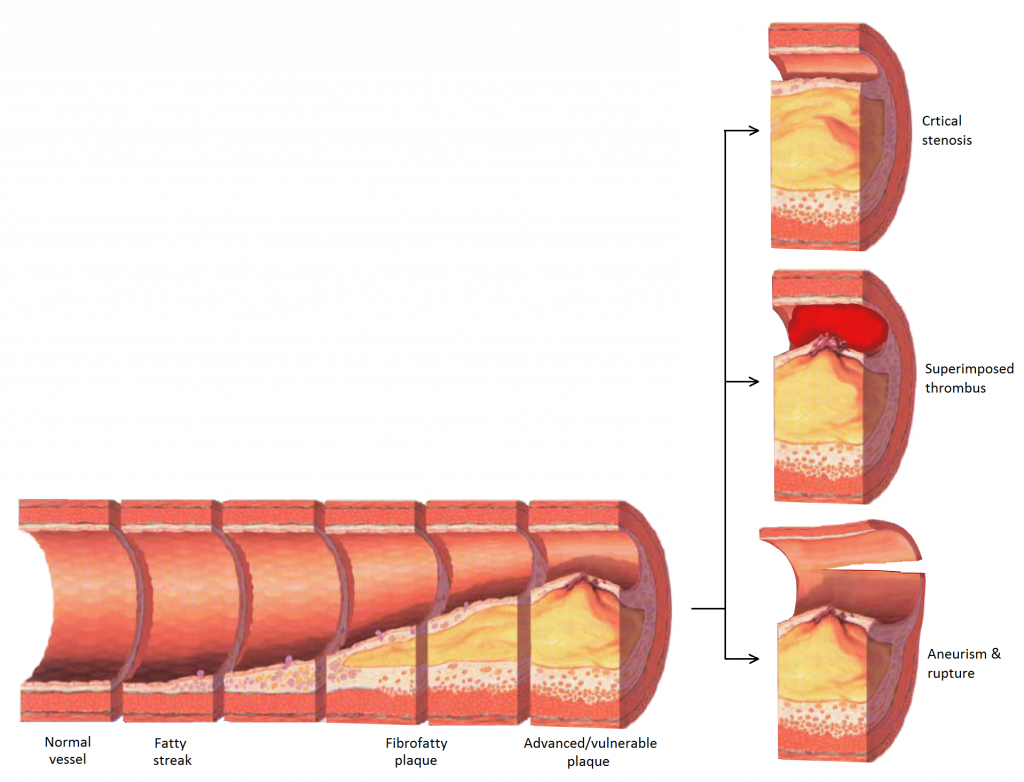
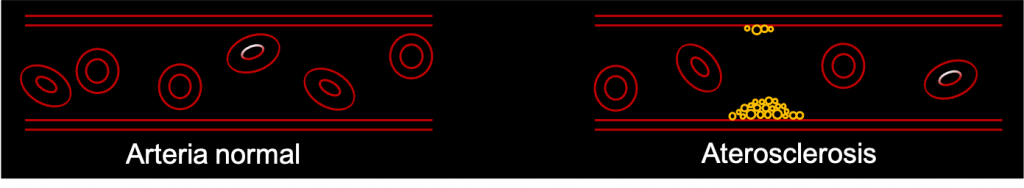
La aterosclerosis hace referencia a la acumulación de lípidos y material fibroso en la túnica íntima, la cual va produciendo una placa aterosclerótica o ateroma que origina la reducción de la luz de la arteria y la consecuente obstrucción del flujo sanguíneo. Esta obstrucción conduce a una isquemia que se produce por una falta de flujo sanguíneo lo cual genera un descenso de los niveles de oxígeno y de nutrientes en la zona afectada pudiendo originar la muerte de los tejidos que esa arteria irriga.
Otro de los problemas que estas placas ateroscleróticas pueden ocasionar es la producción de un trombo o coágulo sanguíneo que viaje por el torrente circulatorio y que acabe obstruyendo un vaso de menor diámetro en un lugar diferente del cuerpo, originando igualmente una isquemia.
Los mecanismos o patofisiología de la aterosclerosis se considera que se desarrolla en tres fases; iniciación, progresión y pérdidad de estabilidad de placa.
1. Iniciación:
Se considera que la aterosclerosis se inicia por un exceso de colesterol LDL (lipoproteínas de baja densidad, del inglés low density lipoprotein) en sangre. Siempre se inicia en aquella parte de las arterias en las que el flujo sanguíneo se ve alterado por variaciones en la presión sanguínea, como por ejemplo en los vasos próximos al corazón en donde hay mayor fluctuación de las presiones.
Estas partículas LDL se acumulan en la túnica íntima justo por debajo del endotelio donde sufren diferentes modificaciones convirtiéndose en moléculas proinflamatorias. Las células endoteliales secretan unas moléculas llamadas quimiocinas, que son liberadas al torrente sanguíneo produciendo la atracción de glóbulos blancos (monocitos, linfocitos, neutrófilos,…) al interior de la pared arterial.
Ya en el interior de la túnica íntima, los monocitos (un tipo de glóbulo blanco) pueden diferenciarse a macrófagos (monocitos en tejidos) y engordar gracias a las partículas lipídicas convirtiéndose entonces en un tipo de células llamadas células espumosas. Además, los linfocitos que han penetrado en la túnica íntima también se activan y aumentan la respuesta inflamatoria generada.
Existe un mecanismo compensatorio de este proceso inflamatorio en el cual las partículas lipoproteicas se convierten en colesterol HDL (del inglés High Density Lipoprotein) y son devueltas al torrente circulatorio para su reciclado en el hígado, disminuyendo así la formación de células espumosas, de ahí que durante muchos años a este colesterol se le haya conocido como «colesterol bueno».
2. Progresión de la placa aterosclerótica:
La placa aterosclerótica progresa a medida que el tamaño de la placa aumenta por una mayor producción de células espumosas, siendo el mecanismo compensatorio del colesterol HDL insuficiente.
Los lóbulos blancos existentes en la placa estimulan a que las células de músculo liso o CML de la túnica media migren a la íntima contribuyendo al incremento de la placa. Además, estas CML producen y secretan fibras de colágeno que generan una capa fibrosa por encima del núcleo inflamatorio que se ha formado. Este núcleo inflamatorio está compuesto de macrófagos, células espumosas, CML y todos los mediadores inflamatorios que se están liberando en el interior de la placa aterosclerótica.
La placa aterosclerótica va evolucionando a medida que aumenta de tamaño y la inflamación conduce a procesos de muerte celular de las células espumosas que liberan todo lo que hay en su interior, incluyendo las partículas lipoproteicas que acumulaban.
3. Pérdida de vulnerabilidad de la placa:
Durante todo el proceso de la formación de la placa aterosclerótica, la propia arteria intenta preservar el calibre de la luz del vaso expandiéndose hacia fuera para evitar obstrucciones. Se habla entonces de dos tipos de placas ateroscleróticas, las placas estables que son aquellas que presentan una gruesa capa fibrosa y las placas inestables, caracterizadas por un gran núcleo inflamatorio con una fina capa fibrosa.
El principal problema que se puede originar es la rotura de la capa fibrosa en aquellas placas inestables lo cual genera la liberación de todo el núcleo inflamatorio a la sangre, generando procesos de trombosis que son una de las principales causas de infartos de miocardio.
En conclusión…
El 32% de las muertes globales son debidas a enfermedades cardiovasculares, siendo las principales causas los ataques cardíacos y los accidentes cerebrovasculares. Los factores de riesgo relacionados con esta patología son el consumo de tabaco, de alcohol, la obesidad, la inactividad física o las dietas con exceso de grasas o de azúcares, entre otros.
Si queremos evitar que nuestras arterias se vean recubiertas por placas de aterosclerosis que puedan desencadenar un triste desenlace es mejor evitar el consumo de todo aquello que es nocivo para nuestro organismo y que aumenta la producción de colesterol LDL. Así también, siempre es aconsejable seguir una vida activa dejando aparcado el coche y optar por caminar o ir en bici.
Todo ello nos ayudará a estar cardiovascularmente sanos. Para más información de hábitos saludables puedes consultar la página web de la Fundación Española del Corazón.
Artículo editado por Javier Sánchez.
Artículos que pueden interesarte
- Páncreas a la carta: el futuro de la medicina regenerativa en el tratamiento de la diabetes
- Bacteriófagos: un candidato perfecto para combatir las bacterias multirresistentes
- Biofactorías. Los seres vivos en la producción industrial de biorreactores.
- La levadura como organismo modelo en investigación.
Bibliografía
Sociedad Española de Aterosclerosis. https://www.se-arteriosclerosis.org
Junqueira’s Basic Histology: Text and Atlas, Sixteenth Edition
Organización Mundial de la Salud (OMS). https://www.who.int/es/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds)
Woollard KJ. Immunological aspects of atherosclerosis. Clin Sci (Lond). 2013 Sep;125(5):221-35. doi: 10.1042/CS20120576. PMID: 23668229. https://doi.org/10.1042/CS20120576
Libby P, et al. Atherosclerosis. Nat Rev Dis Primers. 2019 Aug 16;5(1):56. doi: 10.1038/s41572-019-0106-z. PMID: 31420554. https://doi.org/10.1038/s41572-019-0106-z