Durante esta semana se ha celebrado la Semana Internacional de la Concienciación sobre el Azúcar, una iniciativa creada por Acción Mundial sobre Sal, Azúcar y Salud. Su fin es hacer conocer a las personas la cantidad de azúcar que se consume y cómo ello puede afectar a nuestra salud. Concretamente, el lema de este año es “El desayuno: La comida más DULCE del día”, para resaltar las grandes cantidades de azúcar que suele tener nuestra primera comida diaria y presionar a la industria alimentaria para que provea de opciones menos dulces y más saludables.
Y es que todos conocemos lo que una dieta alta en azúcares puede ocasionarnos: diabetes, obesidad, hipertensión o problemas cardiovasculares, entre otros. Por ello se hace tanto hincapié con el azúcar. Pero alguna vez te has preguntado, ¿qué pasa con nuestro cerebro? ¿Sufre algún cambio con estas dietas? Seguro que has oído lo de que puede poder nerviosos a los niños, el «bajón» que te puede provocar tras una alta ingesta de azúcar o sobre que es adictivo. Pues efectivamente, sin duda alguna sí que tiene efectos en nuestro sistema nervioso central, algunos muy duraderos. Por ello, con motivo de esta semana de concienciación, te damos a conocer algunos de los efectos que nos puede causar el azúcar.
Índice de contenido:
Antes de empezar
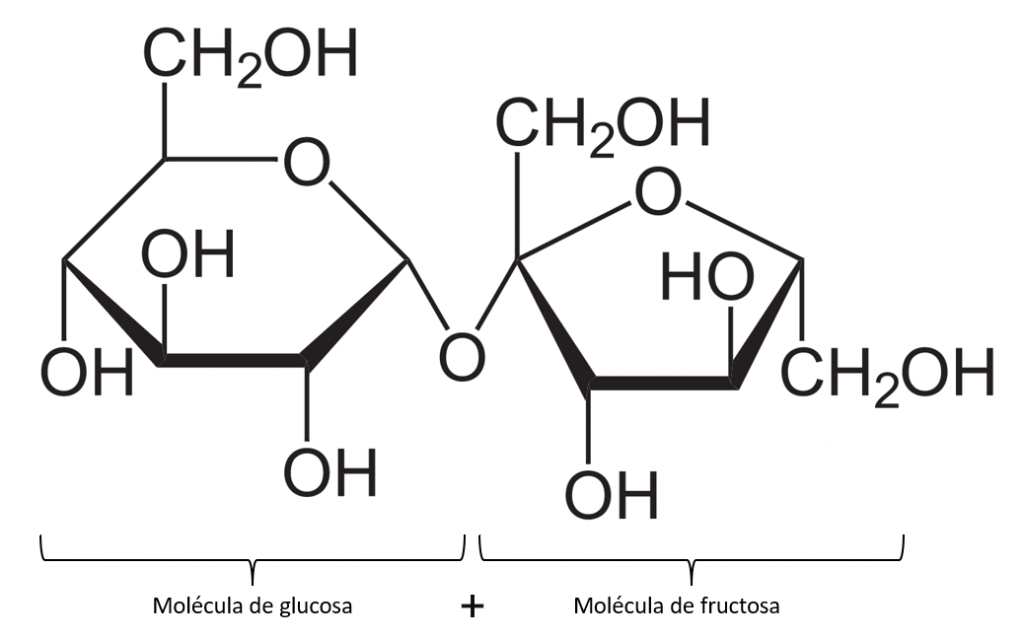
Primero, debemos aclarar que con azúcares generalmente nos referimos a carbohidratos simples, es decir, monosacáridos y disacáridos. Monosacáridos son moléculas como la glucosa o la fructosa, y disacáridos serían la lactosa o la sacarosa (el azúcar de mesa). Cada una tiene efectos distintos en nuestro organismo, ya que no se metabolizan de la misma manera. Aquí nos centraremos en la sacarosa, el disacárido formado por fructosa y la glucosa, que es el azúcar añadido más común (Fig. 1).
Además, necesitamos conocer un poco cómo se regulan los niveles de azúcar para que permanezcan estables en nuestra sangre, un proceso del que se encarga principalmente el páncreas (Fig. 2). Cuando comemos y los niveles de azúcar aumentan, las células beta pancreáticas segregan insulina, una hormona que acelera la captación de azúcar por parte de nuestro tejido adiposo y muscular. También se fomenta la síntesis de glucógeno en el hígado, un polisacárido (azúcar complejo) cuyo objetivo es almacenar glucosa. Luego, cuando nos encontramos en un estado de bajo azúcar, las células alfa pancreáticas libera glucagón, otra hormona que dispara la liberación de la glucosa almacenada en forma de glucógeno.
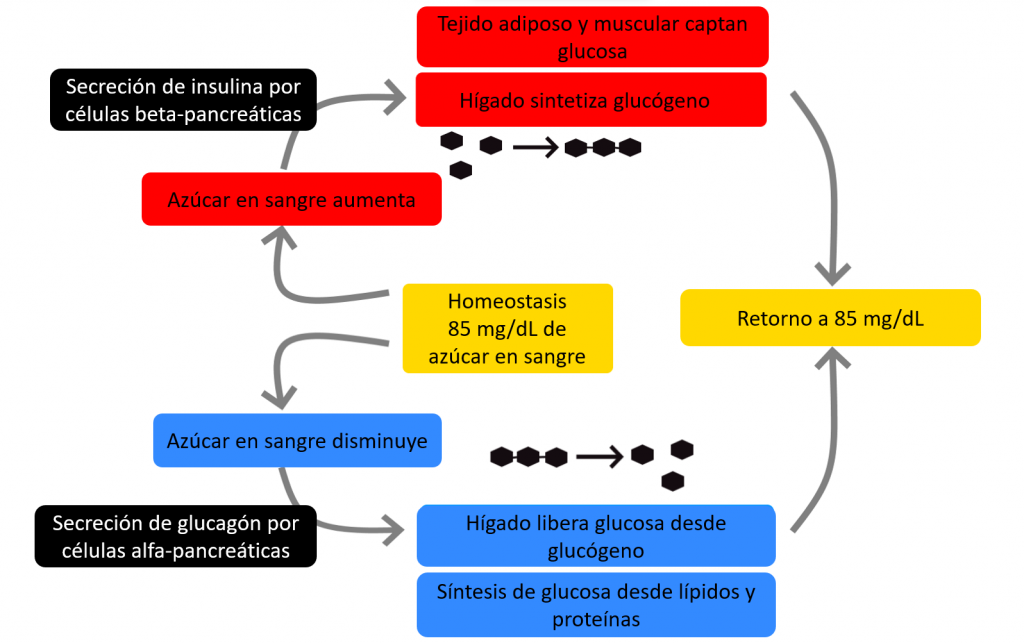
De esta forma, nos aseguramos de que nuestras células siempre tengan el azúcar necesario para funcionar. Recordemos que esto es vital para nuestro cerebro, pues es el principal consumidor de glucosa, llegando a gastar un 20% de la energía en reposo él solo. De comer depende nuestra vida, por tanto, el organismo tiene muchas más formas de controlar la ingesta de alimentos y su metabolismo, las cuales iremos viendo a continuación poco a poco.
Modificaciones en los centros del hipotálamo
En el sistema de melanocortina del hipotálamo, en el área del núcleo arcuato, se regula la ingesta y el metabolismo energético. Concretamente existen dos grupos de neuronas: uno anorexigénico y otro orexigénico, que ejercen su control a través de la secreción de hormonas peptídicas (Fig. 3):
- El grupo anorexigénico promueve la pérdida de peso y que comamos menos. Es controlado por la hormona leptina, la cual se segrega en los adipocitos cuando se han sintetizado ya muchos lípidos. Es decir, nos indica que dejemos de comer pues no lo necesitamos.
- El grupo de neuronas orexigénico tiene el efecto contrario, por tanto, hace que comamos más y que sinteticemos grasa. Este tipo está regulado por la hormona grelina, que se sintetiza en las células gástricas enteroendocrinas. Además, un centro es capaz de regular a otro: las hormonas que segregan el orexigénico son capaces de disminuir las hormonas secretadas por el anorexigénico y viceversa.
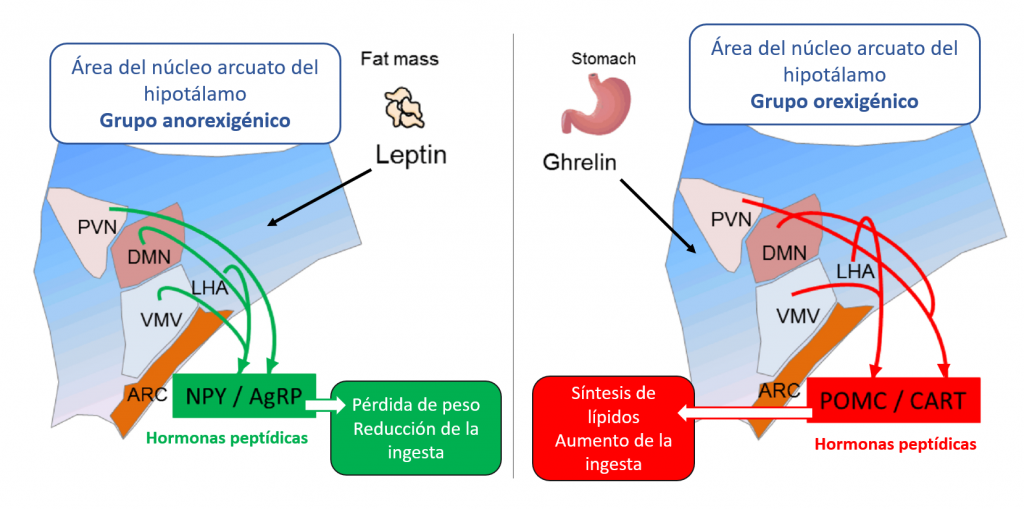
El consumo de azúcar intermitente a largo plazo se ha relacionado con cambios en la actividad de estos centros. Se produce un aumento de la actividad de los centros orexigénicos del hipotálamo, es decir, las neuronas que los forman producen mayor cantidad de hormona peptídicas, fomentando la ingesta y la acumulación de grasa. A este efecto se le suma que el centro anorexigénico presenta menor actividad, por lo que no se produce la sensación de saciedad y se continúa comiendo.
El estrés
Otra hormona que juega un papel muy importante en nuestra alimentación es el cortisol, que regula el metabolismo de la glucosa y los lípidos, el apetito, la ingesta y la ganancia de peso. Cuando se presenta un peligro el cortisol se segrega en altas cantidades para, entre otras cosas, que tengamos mucha energía disponible de forma que podamos superar la amenaza con éxito. Para ello, moviliza nuestras reservas de energía, prioriza la captación de glucosa por los órganos más importantes y hace que queramos comer más, sobre todo alimentos más ricos en grasas y azúcares, los llamados palatables (Fig. 4).
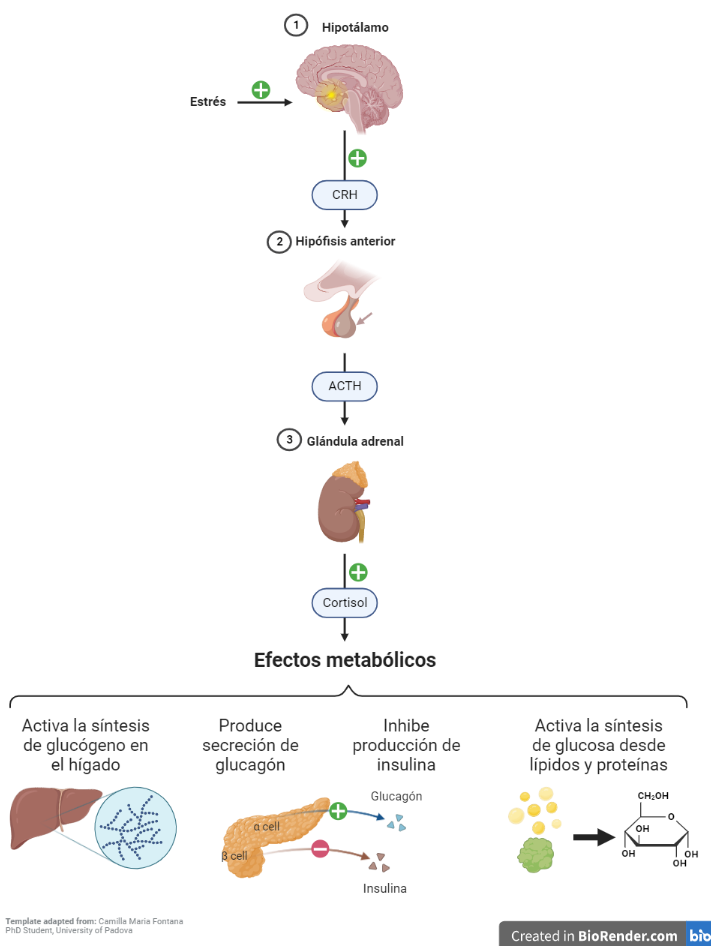
Sin duda, falta mucho por aprender de la relación entre el estrés y el consumo de azúcar, aun así, parece que la relación es bidireccional. Por un lado, como hemos explicado antes, el cortisol es capaz de modificar nuestra ingesta y apetito, llevando a muchas personas a modificar su conducta alimentaria en periodos estresantes. A parte de su sentido metabólico en el balance energético, se trata de una forma de regular el propio estrés, ya que consumir alimentos palatables reduce el estrés y las sensaciones de ansiedad y depresión a corto plazo. Esto ocurre porque el sistema de estrés puede regularse mediante el sistema de recompensa que veremos más adelante.
Si el estrés pasa a ser crónico se puede llegar a desregular el eje hipotálamo-hipofisiario-adrenal (HPA), controlador de la secreción de cortisol. Así, el estrés acaba modificando el metabolismo del azúcar y su consumo a largo plazo y se produce un aumento de los depósitos de grasa visceral y resistencia a insulina.
Por otro lado, los estudios sugieren que el azúcar en sí mismo puede desregular el eje HPA, ya que se ha observado que tomar mucho azúcar a largo plazo aumenta los niveles de cortisol en sangre. El mecanismo no se conoce, pero se ha propuesto que se debe a la modificación morfológica de las glándulas adrenales, en las cuales se sintetiza el cortisol, ya que en personas y animales que consumen muchas bebidas azucaradas dichas glándulas son disfuncionales.
El sistema de recompensa
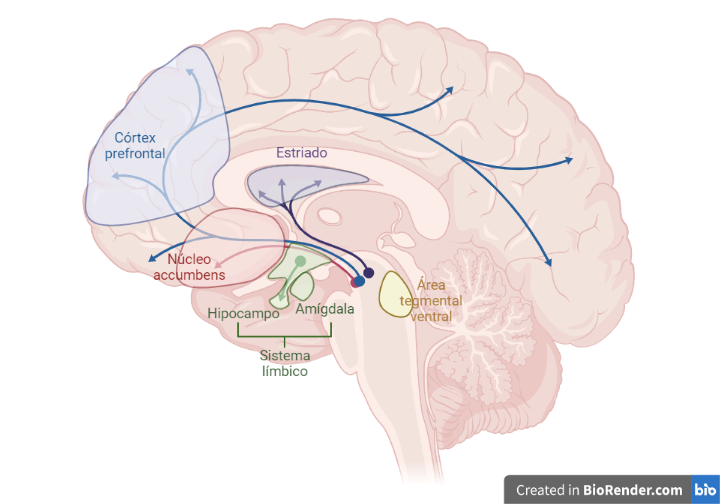
Hasta este momento hemos visto cómo se regulan las necesidades metabólicas, principalmente. Pero no solo comemos por necesidad, también por placer. Es aquí donde entra el sistema de recompensa o ruta mesocorticolímibica. Este sistema cerebral está compuesto por estructuras y rutas neurales relacionadas con la recompensa, la motivación y el placer. Para este artículo nos centraremos en las siguientes estructuras: núcleo accumbens, amígdala, córtex prefrontal e hipocampo (Fig. 5).
Los azúcares y las grasas activan este sistema, ya que son macronutrientes muy importantes para nuestro organismo y que eran escasos cuando este sistema evolucionó. Cuando comemos algo que nos gusta, se libera dopamina de forma proporcional a lo rico que nos parezca para que continuemos comiendo. Este ‘chute’ de placer es producido tanto por el sabor como por las propiedades nutricionales de forma separada. Es decir, sabor y nutrición son aspectos diferentes que activan rutas distintas del sistema de recompensa. Esto explica por qué se consumen edulcorantes no calóricos, se hace porque el sabor por sí solo también nos gusta.
Si tomamos mucho azúcar habitualmente se pueden producir alteraciones en la actividad del sistema de recompensa, así como a nivel neuroquímico y celular de sus neuronas.
- En el núcleo accumbens es donde más cambios se producen por el alto consumo de azúcar. Estas dietas promueven que se altere la forma de las neuronas y que se modifique la expresión de sus genes. Además, los atracones de dulces, así como consumo de azúcar a largo plazo, aumentan la secreción de dopamina (uno de los neurotransmisores más importantes de este sistema) y se refuerzan las sinapsis dopaminérgicas en esta estructura. Asimismo, se altera la expresión de muchos receptores de neurotransmisores. Curiosamente, muchos de estos cambios son similares a los observados en drogadicciones.
- Simultáneamente están ocurriendo cambios en otras estructuras. Por ejemplo, la amígdala sufre sobre todo alteraciones en la morfología de sus principales neuronas. O también en el hipocampo, donde se dan cambios metabólicos y eléctricos. Además, disminuyen los receptores de serotonina y se reduce el número de células de la microglía tanto en el hipocampo como en el córtex prefrontal.
¿En qué resulta todo esto? Que se sensibilizan las rutas de recompensa, es decir, que el sistema responde más fuertemente ante estímulos relacionados con aquello que nos es agradable porque se ha asociado fuertemente el azúcar y otras señales del mismo con el placer: la recompensa. Con ello puede acabar separándose el apetito de la necesidad metabólica de comer, y surgen comportamientos y estados emocionales similares a los que se observan en la drogadicción, como es el consumo compulsivo o una alta motivación en la búsqueda de alimentos con azúcar.
Sin embargo, esto no quiere decir que el azúcar sea una droga. Aunque hay parte de la comunidad científica que sí considera el consumo de azúcar como una adicción, porque se dan cambios muy similares en el sistema de recompensa, otra parte de los científicos no lo cree así.
Este desacuerdo se debe a que, aunque hay similitudes, no implica que los procesos de drogadicción y comer demasiado sean los mismos. Hay muchas señales que controlan la ingesta que no están implicados en la adicción y la neurobiología no es exactamente la misma. Por ello, no está incluido en el DSM, manual utilizado por psicólogos y psiquiatras para diagnosticar desórdenes mentales. Además, la mayor parte de estudios se han realizado en modelos animales, que no son exactamente equiparables.
Por tanto, es un tema complejo sobre el que existen diferencia de opiniones, pero lo que sí está claro es que el azúcar tiene impacto en nosotros.
Efectos en el estado de ánimo
Estudios realizados con modelos animales han encontrado que si se les suministran altos niveles de azúcar en la dieta a largo plazo aumenta el comportamiento ansioso. Sin embargo, existen discrepancias en los estudios. En cuanto a humanos, los estudios que asocian ansiedad y azúcar son pocos y los resultados son mixtos, es decir, algunos encontraron asociación y otros no. Asimismo, el consumo de azúcar también parece tener efectos en el desarrollo de la depresión, ya que se ha encontrado una asociación entre el consumo de mucho azúcar añadido y el desarrollo de este trastorno.
Aunque los efectos de nuestra dieta sobre la neurogénesis hipocampal adulta no se han investigado mucho, estudios con animales parecen sugerir que se ve afectada negativamente. En ellos se ha observado una disminución de este proceso, lo que se hipotetiza que podría contribuir al desarrollo de sintomatología depresiva y ansiosa, así como al desarrollo de trastornos de disfunción en la memoria y de deficiencias cognitivas, como es el caso del Alzheimer.
La relación de ansiedad y depresión con azúcar resalta en la alta comorbilidad que tienen estos dos estados de ánimo con la diabetes de tipo II y la obesidad. Sin embargo, hay que señalar que ansiedad, depresión y disminución de la neurogénesis están muy relacionados con el estrés, y como hemos mencionado anteriormente, este estado produce que comamos más azúcares y otros alimentos muy energéticos. Por tanto, se hace complicado en humanos establecer relaciones de causa-efecto y debemos tomar los resultados con cautela.
Conclusión
El azúcar es un nutriente necesario para nosotros, pues la glucosa es la principal fuente de energía de nuestro cerebro. Pero si pasamos a tomarlo de forma desequilibrada puede volverse en nuestra contra, modificando el funcionamiento de este órgano. Actualmente, se da esta situación en nuestra sociedad, lo que se está volviendo un problema de importancia. Las cifras de su consumo llevan aumentando desde 1970 y con ello todas las enfermedades asociadas. Esta situación ha llevado a organizaciones como la OMS a recomendar que menos del 10% de nuestra ingesta diaria provenga de azúcares añadidos.
Sin embargo, las terapias disponibles ahora mismo para abordar esta problemática dejan mucho que desear. Por ejemplo, lo más usado, las dietas, son contraproducentes para muchísimas personas, llegando a producir una terrible sensación de culpabilidad ya que es muy frecuente que vuelvan a sus antiguos hábitos de alimentación. El tema es muy complejo y aún queda mucho por delante para comprender los efectos que el azúcar ejerce en nuestro sistema nervioso de forma completa. Una mayor comprensión de los mecanismos con los que se controla la ingesta nos permitirá seguir mejorando para hacer la vida de las personas más fácil.
Bibliografía
Aucoin, M., LaChance, L., Naidoo, U., Remy, D., Shekdar, T., Sayar, N., Cardozo, V., Rawana, T., Chan, I., & Cooley, K. (2021). Diet and anxiety: A scoping review. Nutrients, 13(12), 4418. https://doi.org/10.3390/nu13124418
Beilharz, J., Maniam, J., & Morris, M. (2015). Diet-induced cognitive deficits: The role of fat and sugar, potential mechanisms and nutritional interventions. Nutrients, 7(8), 6719-6738. https://doi.org/10.3390/nu7085307
Gangwisch, J. E., Hale, L., Garcia, L., Malaspina, D., Opler, M. G., Payne, M. E., Rossom, R. C., & Lane, D. (2015). High glycemic index diet as a risk factor for depression: Analyses from the Women’s Health Initiative. The American Journal of Clinical Nutrition, 102(2), 454-463. https://doi.org/10.3945/ajcn.114.103846
Gaysinskaya, V. A., Karatayev, O., Shuluk, J., & Leibowitz, S. F. (2011). Hyperphagia induced by sucrose: Relation to circulating and CSF glucose and corticosterone and orexigenic peptides in the arcuate nucleus. Pharmacology Biochemistry and Behavior, 97(3), 521-530. https://doi.org/10.1016/j.pbb.2010.10.008
Greenberg, D., & St. Peter, J. V. (2021). Sugars and sweet taste: Addictive or rewarding? International Journal of Environmental Research and Public Health, 18(18), 9791. https://doi.org/10.3390/ijerph18189791
Kris-Etherton, P. M., Petersen, K. S., Hibbeln, J. R., Hurley, D., Kolick, V., Peoples, S., Rodriguez, N., & Woodward-Lopez, G. (2021). Nutrition and behavioral health disorders: Depression and anxiety. Nutrition Reviews, 79(3), 247-260. https://doi.org/10.1093/nutrit/nuaa025
Mergenthaler, P., Lindauer, U., Dienel, G. A., & Meisel, A. (2013). Sugar for the brain: The role of glucose in physiological and pathological brain function. Trends in Neurosciences, 36(10), 587-597. https://doi.org/10.1016/j.tins.2013.07.001
Quirk, S. E., Williams, L. J., O’Neil, A., Pasco, J. A., Jacka, F. N., Housden, S., Berk, M., & Brennan, S. L. (2013). The association between diet quality, dietary patterns and depression in adults: A systematic review. BMC Psychiatry, 13(1), 175. https://doi.org/10.1186/1471-244X-13-175
Singh, M. (2014). Mood, food, and obesity. Frontiers in Psychology, 5. https://doi.org/10.3389/fpsyg.2014.00925
Wang, G.-J. (2018). Impact of sugar on the body brain and behavior. Frontiers in Bioscience, 23(12), 2255-2266. https://doi.org/10.2741/4704
Witek, K., Wydra, K., & Filip, M. (2022). A high-sugar diet consumption, metabolism and health impacts with a focus on the development of substance use disorder: A narrative review. Nutrients, 14(14), 2940. https://doi.org/10.3390/nu14142940
Yau, Y. H., & Potenza, M. N. (2013). Stress and eating behaviors. Minerva endocrinologica, 38(3), 255–267.